Všechna témata byla zaměřená na praxi tak, aby výsledky prací přispěly ke zvýšení ošetřovatelského standardu a bezpečnosti práce ve zdravotnictví. Rádi bychom vám teď představili výsledky diplomové práce Mgr. Markéty Karlecové ze studijního oboru intenzivní péče, která zpracovala téma „Ředění a podávání léčiv intravenózní cestou“.
Cílem diplomové práce bylo definování nejčastěji se vyskytujících medikačních pochybení a rizik při ředění a podávání léčiv intravenózní cestou na lůžkových odděleních poskytujících akutní péči. Zjistit, zda na těchto odděleních existuje standard pro ředění a podávání léčiv intravenózní cestou a jsou-li sestry informovány o tom, co pojem medikační pochybení zahrnuje.
Podklady týkající se této problematiky jsem získala prostudováním odborné literatury k tématu, pozorováním, vlastními zkušenostmi z praxe a především kvantitativní metodou výzkumu pomocí nestandardizovaného dotazníku sestaveného pro účely této práce. Dotazník byl distribuován mezi zdravotnický personál nelékařských oborů v pěti vybraných nemocnicích v České republice. Dvě z nich jsou mezinárodně akreditovaná pracoviště americkou společností Joint Commission International. Respondenty byly všeobecné sestry pracující na odděleních poskytujících akutní lůžkovou péči (jednotky intenzivní péče a anesteziologicko-resuscitační oddělení). Celkem bylo distribuováno
162 dotazníků (100 %). Návratnost vyplněných dotazníků byla 123 (75,925 %) z celkového počtu. Nevrátilo se 39 dotazníků (24,074 %) z celkového počtu.
„Medikamentózní léčba ve zdravotnickém zařízení (objednávání, vydávání, předepisování, podávání léků a monitoring jejich účinků na pacienty) patří společně s anesteziologickou a chirurgickou péčí k nejrizikovějším oblastem při pobytu pacientů ve zdravotnickém zařízení.“ [1]
 Vzhledem k tomu, že pacientům hospitalizovaným na akutních lůžcích je medikamentózní, anesteziologická a chirurgická péče poskytována obvykle současně, jsou tito pacienti ohroženi nejvíce. Zároveň se zde vyskytuje riziko vyplývající ze samostatné podstaty léčiva (často velice koncentrovaného), způsobu podání (intravenózně podaný lék se vstřebává téměř okamžitě), okamžiku podání (působení stresu při podání život zachraňujícího léčiva), ale i vedlejších okolností, jakými jsou skladování odlišných léčiv s podobným vzhledem či různá koncentrace stejných léčiv. Při pochybení během ředění a podávání léčiv má vliv na selhání i lidský faktor. Ordinace lékařů jsou nečitelné, sestry pracují v hlučném prostředí, mohou být unavené nebo nemají dostatek informací. To bylo důvodem výběru respondentů pracujících na odděleních poskytujících akutní lůžkovou péči.
Vzhledem k tomu, že pacientům hospitalizovaným na akutních lůžcích je medikamentózní, anesteziologická a chirurgická péče poskytována obvykle současně, jsou tito pacienti ohroženi nejvíce. Zároveň se zde vyskytuje riziko vyplývající ze samostatné podstaty léčiva (často velice koncentrovaného), způsobu podání (intravenózně podaný lék se vstřebává téměř okamžitě), okamžiku podání (působení stresu při podání život zachraňujícího léčiva), ale i vedlejších okolností, jakými jsou skladování odlišných léčiv s podobným vzhledem či různá koncentrace stejných léčiv. Při pochybení během ředění a podávání léčiv má vliv na selhání i lidský faktor. Ordinace lékařů jsou nečitelné, sestry pracují v hlučném prostředí, mohou být unavené nebo nemají dostatek informací. To bylo důvodem výběru respondentů pracujících na odděleních poskytujících akutní lůžkovou péči.
Interpretace výsledků výzkumu
Ze získaných výsledků vyplývá, že sestry považují ředění a podávání léčiv intravenózní cestou za rizikovou oblast během hospitalizace nemocného. Ze 123 (100,0 %) respondentů takto odpovědělo 98 (79,9 %). Ze 120 (100, 0 %) respondentů se jich 115 (95,8 %) domnívá, že by se měla medikační pochybení sledovat a analyzovat.
Standard pro ředění a podávání léčiv
Počet medikačních pochybení mohou snížit jasně daná pravidla a postupy při přípravě a aplikaci léčiva ve formě standardů pro ředění a podávání léčiv. Tento názor sdílí 80 (65,5 %) sester ze 122 (100,0 %). Většina dotazovaných respondentů uvedla, že standard na oddělení k dispozici je. Z osobních rozhovorů se staničními sestrami oslovených oddělení vím, že standard je k dispozici pouze na akreditovaných pracovištích. Tuto položku zodpověděly kladně i sestry z neakreditovaných pracovišť a zahrnuly pod tento pojem nejčastěji lékové směrnice nemocnic a doporučení konkrétních oddělení. Pozitivním zjištěním je, že sestry lékové směrnice a doporučení oddělení evidují. Ovšem z dalších položek dotazníku vyplynulo, že směrnice a standardy jsou sestrami často porušovány.
Medikační pochybení
Medikační pochybení zahrnují nepříznivé, neočekávané reakce na lék, ale i medikační chyby zdravotníků. Zdroje chyb v medikaci jsou multifaktoriální a multidisciplinární. K chybám může docházet z důvodu nedostatku znalostí, nestandardního výkonu, duševního pochybení, ale i kvůli vadě nebo selhání přístrojů a především systému. Chyb se dopouští zkušení i nezkušení pracovníci na všech úrovních - lékárníci, lékaři, zdravotní sestry, studenti, administrativní personál, technici, ale i farmaceutičtí výrobci. Pro chyby v podávání léků existuje mnoho klasifikací, z nichž nejužitečnější vytvořila americká společnost nemocničních lékárníků (American Society of Health-System Pharmacists, ASHP), která ji uveřejnila ve svém Manuálu pro prevenci chyb v podávání léků (Guidelines on Preventing Medication Errors in Hospitals). Medikační chyby rozdělila do dvanácti kategorií a ke každé chybě připojila její definici. [2]
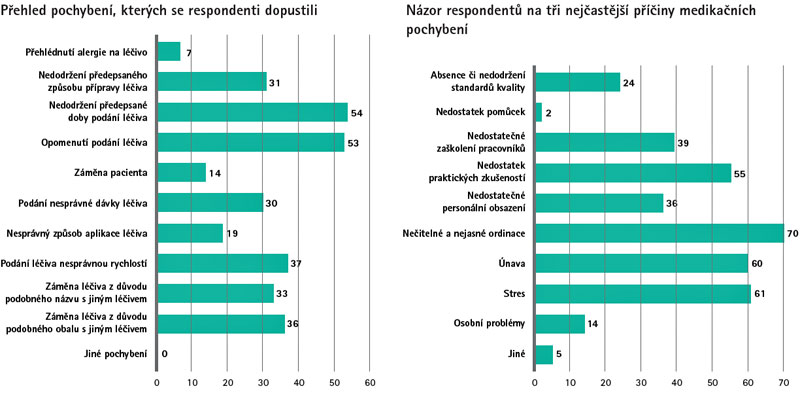
Z výsledků mého šetření vyplynulo, že mezi třemi nejčastějšími medikačními pochybeními, kterých se respondenti dopustili, jsou: nedodržení předepsané doby podání léčiva, kterého se dopustilo
54 (50,4 %) respondentů, úplné opomenutí podání léčiva zvolené 53 (49,5 %) respondenty a podání léčiva nesprávnou rychlostí uvedené 37 (34,5 %) respondenty. Záměny léčiva z důvodu podobného obalu s jiným léčivem se dopustilo 36 (33,6 %) respondentů a záměny léčiva z důvodu podobného názvu s jiným léčivem se dopustilo 33 (30,8 %) respondentů. 31 (28,9 %) respondentů nepřipravilo lék podle předepsaného způsobu přípravy a 30 (28,0 %) respondentů podalo lék v nesprávné dávce.
19 (17,7 %) respondentů aplikovalo lék nesprávným způsobem a 14 (13,0 %) respondentů se dopustilo záměny pacienta. Alergii na podané léčivo přehlédlo 7 (6,5 %) respondentů. Tato čísla jsou alarmující. Především pokud si uvědomíme, jak závažná tato pochybení jsou a že mohou mít fatální následky. Dalším závažným zjištěním byl fakt, že některé sestry předešlé situace za pochybení nepovažují.
Mezi tři nejčastější příčiny medikačních pochybení dle respondentů patří nečitelné a nejasné informace, stres a únava. Nečitelné a nejasné informace zvolilo jako nejčastější příčinu 70 (57,4 %) respondentů. Stres zvolilo 61 (50,0 %) a únavu 60 (49,2 %) z dotazovaných. 55 (45,0 %) sester se domnívá, že jednou z nejčastějších příčin medikačních pochybení je nedostatek praktických zkušeností a 39 (32,0 %) zvolilo jako důvod nedostatečné personální obsazení. Absenci či nedodržení standardů kvality uvedlo jako důvod 24 (19,7 %) respondentů. Příčinu v osobních problémech vidí 14 (11,5 %) sester. Příčinu v nedostatku pomůcek uvedly pouze 2 (1,6 %) sestry, které jsou ze stejného pracoviště. Možnost uvést jiné důvody využilo 5 (4,1 %) respondentů. Tito respondenti uvedli ve dvou případech jako důvod medikačního pochybení nepozornost. Další tři respondenti uvedli jako příčinu medikačního pochybení chybějící informace o gramáži na štítcích ampulí, shodné obaly od výrobce a „lajdáctví“ sester.
Diplomová práce se zabývala ředěním a podáváním léčiv intravenózní cestou jakožto rizikovou oblastí pro pacienta během jeho hospitalizace. Měla by přispět ke zvýšení povědomí zdravotnických pracovníků o rizikovosti medikamentózní léčby a zvýšení bezpečnosti pacientů i personálu během tohoto procesu. Zdravotnický personál je rovněž během ředění a podávání intravenózních léčiv vystaven riziku vyplývajícímu z podstaty léčiva. Příkladem může být zvýšený nárůst alergických reakcí a rezistence na antibiotika.
[1] MARX, D. Zajištění bezpečí pacientů při podávání léků. 2007. s. 35
[2] ASHP. Guidelines on Preventing Medication Errors in Hospitals. 2000
Mgr. Markéta Karlecová je studentkou oboru intenzivní péče 1. LF UK v Praze

